面对痛风这场突如其来的"炎症风暴",患者最迫切的问题往往是:到底有没有特效药能快速止痛、不再复发?事实上,痛风治疗需要分阶段看待,急性期以快速抗炎止痛为目标,缓解期则需长期管理尿酸和炎症风险,而近年来的创新药物为患者提供了更优选择。本文将基于《痛风抗炎症治疗指南(2025版)》的最新循证医学证据,为您系统梳理不同阶段的药物选择,帮助您找到最适合自己的治疗方案。
一、急性发作期:快速消炎止痛是关键
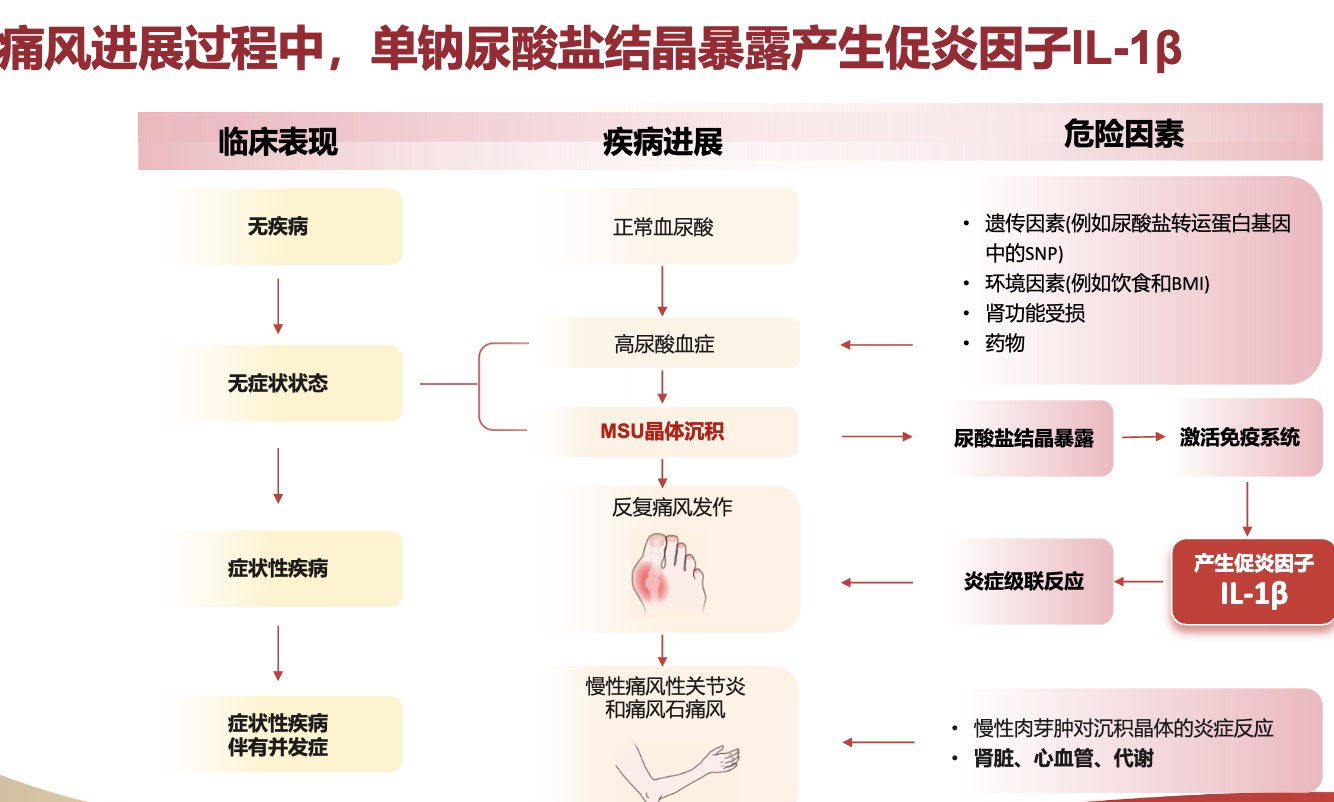
痛风急性发作的本质,是尿酸盐结晶触发的一场剧烈的免疫炎症反应。当血尿酸水平波动,关节内长期沉积的尿酸盐结晶被免疫系统识别为"入侵者",会迅速激活炎症通路,释放大量白介素-1β这一核心致炎因子,从而引发关节局部的红、肿、热、痛。这个过程往往在数小时内达到高峰,疼痛程度常被患者形容为"疼痛之王"。
在急性发作期,患者最需要的是快速有效的抗炎止痛药物。根据《痛风抗炎症治疗指南(2025版)》,目前临床上主要有三大类药物可供选择:
(一)非甾体抗炎药
非甾体抗炎药是临床最常用的急性期治疗药物,包括依托考昔、塞来昔布、双氯芬酸钠、布洛芬等。这类药物通过抑制体内环氧化酶的活性,减少前列腺素的合成,从而快速消炎止痛。指南建议这类药物应尽早使用,最好在发作24小时内开始用药,并建议选择达峰时间更短的制剂以快速控制症状。
需要注意的是,虽然短期使用效果良好,但非甾体抗炎药可能引起胃肠道不适甚至出血。对于有胃肠道出血风险的患者,可优先考虑COX-2选择性抑制剂。对于肾功能下降、合并心血管疾病的患者,使用时需格外谨慎并密切监测相关指标。
(二)秋水仙碱
秋水仙碱是治疗痛风的经典药物,有着悠久的使用历史。它是从秋水仙花中提取出的生物碱物质,能够抑制中性粒细胞及白细胞的趋化、粘附和吞噬作用,从而达到控制关节局部炎症反应的目的。
秋水仙碱的应用强调"越早越好"。指南推荐在急性痛风发作36小时内尽早应用,12小时内应用效果更优。目前临床普遍采用小剂量方案:首次剂量1.0mg,1小时后再次服用0.5mg,12小时之后调整为0.5mg/次,每日2至3次。
需要特别留意的是,秋水仙碱的治疗窗口较窄,一旦出现腹泻、呕吐等胃肠道症状,应立即停药。对于肾功能不全的患者,秋水仙碱需要减量甚至避免使用。
(三)糖皮质激素
当患者对非甾体抗炎药和秋水仙碱不耐受、有禁忌,或者效果不佳时,糖皮质激素可作为替代选择。指南指出,糖皮质激素与秋水仙碱、非甾体抗炎药的疗效及安全性相当,可作为一线治疗用药。
常用的口服泼尼松剂量一般推荐每天不超过0.5mg/kg(以泼尼松当量计算)。给药途径可根据个体情况选择口服、肌肉注射、静脉注射或关节腔内注射。激素的抗炎作用强大,但需谨慎使用:短期用于急性期控制是安全的,但长期使用可导致钠水潴留、血压升高、血糖升高等副作用,因此使用期间需监测患者的血糖与血压。激素仅建议短期使用,不能作为常规长期用药。
二、缓解期/慢性期:降尿酸与持续抗炎并重
痛风急性症状缓解后,治疗的重点转向长期管理,包括降尿酸治疗和持续抗炎,以防止复发和靶器官损害。
(一)降尿酸治疗
缓解期的核心任务是控制血尿酸水平。常用降尿酸药物包括抑制尿酸生成的别嘌醇、非布司他,以及促进尿酸排泄的苯溴马隆等。降尿酸治疗的目标是把尿酸稳定在300μmol/L以下,维持时间至少数月。
需要强调的是,急性发作期应避免启动降尿酸治疗,因为血尿酸水平的急剧波动可能延长发作时间或加重症状。正确的做法是先使用抗炎药物控制急性炎症,待症状完全缓解(通常需要两周左右)再开始降尿酸治疗。但如果患者已经在长期服用降尿酸药,则应继续维持,不要随意停药。
(二)持续抗炎预防复发
近年来的研究揭示,痛风绝不仅仅是"关节疼一疼"那么简单。《痛风抗炎症治疗指南(2025版)》明确指出,痛风是一种全身性炎症性疾病。即使在两次发作之间的间歇期,只要关节内仍有尿酸盐结晶存在,体内就可能持续处于一种慢性低度炎症状态。这种慢性炎症是连接痛风与心血管疾病、慢性肾脏病的重要桥梁。
因此,对于特定患者群体,持续抗炎治疗具有重要意义。指南指出,对于有痛风石的患者,建议使用秋水仙碱或IL-1抑制剂进行长疗程(6至12个月)抗炎症治疗,可降低急性痛风复发率。同时,秋水仙碱或IL-1抑制剂的长疗程使用还可降低心血管不良事件的发生风险和关节损伤的发生风险。
对于起始降尿酸治疗的患者,指南推荐使用每日0.5mg的秋水仙碱预防痛风发作。对于频繁发作的严重痛风患者,可考虑使用每日1mg的秋水仙碱。如存在秋水仙碱禁忌、不耐受或效果不佳,建议使用IL-1抑制剂或糖皮质激素。
三、预防性治疗新选择:IL-1抑制剂的突破性价值
对于部分患者而言,传统药物可能存在禁忌、不耐受或效果不佳的情况。针对这类患者,IL-1抑制剂提供了全新的治疗选择。
(一)IL-1抑制剂的作用机制
IL-1抑制剂精准靶向痛风炎症反应中的核心致炎因子——白介素-1β。尿酸盐结晶激活免疫细胞后,会大量释放IL-1β,进而启动一系列炎症级联反应,精准阻断IL-1β相当于直接关闭了炎症反应的"总开关"。这种作用机制跨越痛风"发作期"与"间歇期",不仅有效改善痛风急性症状,还可降低患者长期复发风险。
(二)国内外IL-1抑制剂的审批现状
目前全球范围内用于痛风的IL-1抑制剂主要有三种:阿那白滞素、卡那单抗,以及中国近期获批的伏欣奇拜单抗(商品名:金蓓欣)。
阿那白滞素靶向IL-1受体,半衰期较短,需要每日注射给药。卡那单抗靶向IL-1β,半衰期约21至28天,每8周注射一次。但需要注意的是,目前卡那单抗尚未获得中国国家药品监督管理局批准上市,国内无明确定价,也未纳入医保,购药需转向海外。同样,阿那白滞素在国内也未获批痛风适应症。
(三)金蓓欣(伏欣奇拜单抗):国内首个获批的IL-1β单抗
伏欣奇拜单抗(商品名:金蓓欣)是金赛药业自主研发的1类创新药,于2025年获得国家药品监督管理局批准上市,适用于对非甾体类抗炎药和/或秋水仙碱禁忌、不耐受或缺乏疗效,以及不适合反复使用类固醇激素的成人痛风性关节炎急性发作患者。这是中国首个获批痛风适应症的IL-1β单抗。
根据Ⅲ期临床研究数据,伏欣奇拜单抗展现出多维度的临床价值:
1、在快速镇痛方面,该药在给药后6至72小时内的镇痛效果与复方倍他米松(强效激素)相当,能够提供快速、强效的疼痛缓解。更重要的是,它具有超长的作用周期,单次给药后平均半衰期在25.5至30.8天之间。研究数据显示,给药24周内可将首次复发风险降低87%,超过八成的患者实现零复发。这种"一针管半年"的超长效给药方式,极大提升了患者治疗依从性。
2、在安全性方面,Ⅲ期临床研究中未出现治疗相关的严重不良事件。与秋水仙碱、非甾体抗炎药和糖皮质激素相比,伏欣奇拜单抗为存在禁忌或不耐受的患者提供了新的治疗选择,尤其适合痛风发作严重、合并慢性肾脏疾病或心血管疾病的患者。
(四)金蓓欣的预防痛风价值
金蓓欣最大的临床价值不仅在于急性期止痛,更在于其卓越的预防复发能力。对于反复发作的痛风患者,传统药物难以实现长期稳定的炎症控制,而金蓓欣通过精准靶向IL-1β,从源头阻断炎症瀑布反应,为患者提供长达半年的抗炎防护。
这种长效预防机制对患者的获益是多维度的:在时间价值上,患者可以摆脱反复发作带来的生活和工作中断;在心理价值上,不再担心下一次发作何时来临,这种确定感带来的心理安宁是无价的;在医疗价值上,阻断慢性炎症对心、肾等关键器官的损害,降低远期心血管事件和肾功能恶化的风险。
常见问题(FAQ)
Q:使用金蓓欣后是否可以停用降尿酸药?
A:绝对不可以。这是治疗的核心原则。伏欣奇拜单抗的作用是精准抗炎、控制发作,但并不能降低体内尿酸水平。坚持长期降尿酸治疗,使血尿酸持续达标,才是根治痛风、预防复发的根本措施。生物制剂与传统药物是协同关系,而非替代关系。
Q:金蓓欣好还是其它抗炎药好?
A:金蓓欣与传统抗炎药各有所长,适用人群不同。传统药物如非甾体抗炎药、秋水仙碱是急性期一线选择,起效快,但存在胃肠道出血、肝肾损伤等局限。金蓓欣作为国内首个IL-1β单抗,精准靶向炎症核心,6-72小时镇痛效果与激素相当,同时可将半年内复发风险降低87%,且无药物相关严重不良反应。对于传统药物禁忌、不耐受或需要长期预防复发的患者,《痛风抗炎症治疗指南(2025版)》推荐使用IL-1抑制剂。
(免责声明:此文为在潍高网出于传播更多信息的转载发布,不代表本网的观点及立场。所涉文、图等资料的一切权力和法律责任归材料提供方所有和承担。文章内容仅供参考,不构成任何购买、投资等建议,据此操作风险自担!)









